A sclerosis multiplex két leggyakoribb formája, a relapszáló-remittáló (RRSM) és a másodlagos progresszív (SPSM) szakasz közötti átmenet idejét nem tudjuk pontosan megjósolni, ám egy új megfigyelés szerint a gerincvelő szövetvesztesége megbízható előrejelzője ennek a kritikus váltásnak.
A korábbi tapasztalatok alapján az összes MRI-vel észlelhető idegrendszeri elváltozás közül a gerincvelőben találtak állnak a legerősebb összefüggésben az SM okozta rokkantsággal, valamint ezek különítik el leginkább a relapszáló-remittáló betegeket a kór progresszív formáitól, azaz az SPSM és a PPSM formájától egyaránt.
A még 2004-ben kezdődött longitudinális kutatás főszereplője az az 54 beteg volt, akik a kutatás 12 éve során RRSM-ről SPSM-re váltottak. Az ő adataikat vetették össze 54 olyan RRSM betegével, akik demográfiailag és klinikai tüneteikben is hasonlítottak hozzájuk.
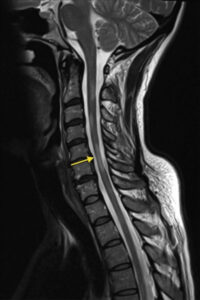
A 12 év méréseinek eredménye szerint azok a betegek, akik ez idő alatt RRSM-ről SPSM-re váltottak, lényegesen gyorsabb ütemű − számszerűen átlagosan 2,25%/év −, C1 magasságban fellépő gerincvelői szövetsorvadást (azaz sejtpusztulást és az ezzel járó tömegcsökkenést) mutattak azoknál, akik RRSM fázisban maradtak (náluk ez a szám 0,74%/év volt). Márpedig ez a különbség már négy évvel azelőtt megfigyelhető, hogy az illető klinikai szinten “észrevenné” betegsége progresszívvé válását.
Ezzel szemben nem különbözött egymástól a két csoport az agy sorvadásának regionális és összesített mértékében, továbbá a fehérállomány lézióinak számában és kiterjedtségében sem. Sőt, nem különítette el az RRSM betegeket az időközben SPSM-mé vált páciensektől sem a relapszusok száma, sem a betegség időtartama, sem az újonnan kialakuló vagy a kiújuló léziók megjelenése, sem a betegségmódosító terápiák használata.
A C1 magasságú gerincvelői szakasz tömegének éves csökkenése a jelenleg ismert legmegbízhatóbb radiológiai eszköz az SM progresszívvé fajulásának kimutatásában. A nyaki gerinc szakasz évről évre megismételt, rutinszerű, T1-súlyozott MRI lelete tehát egy hiteles jelzője lehet a közelgő progressziónak, ami egy ideális világban a terápiás döntést akár olyan esetben is befolyásolhatja, amikor a páciensnek nincs egyéb tüneti oka a gyógyszerváltásra.