A tudományban meta-analízisnek nevezik, amikor a kutatók egy témában áttekintenek minden alapos kutatást, és ezeket együttesen elemzik. Az így kapott eredmények statisztikailag pontosabbak, mint egy-egy kísérlet kimenetele önmagában. Egy új, 28 000 beteg adatait áttekintő meta-analízis a különböző sclerosis multiplex gyógyszerek hatékonyságát vizsgálta.
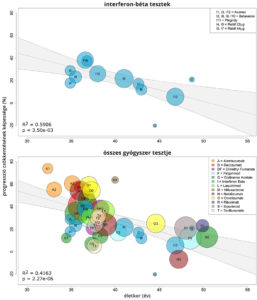
Az SM gyógyszerek többsége csak a relapszáló-remittáló SM betegekre hat, a másodlagos progresszív SM betegekre nem. A progresszívvé válás nem úgy történik, hogy egy nap egyszer csak progresszívként ébred fel az ember, hanem folyamatos az átmenet RRSM-ből SPSM-be. A meta-analízis ezt alátámasztva azt találta, hogy a gyógyszerek hatékonysága a betegek korával folyamatosan csökken, egészen addig, amíg egy átlagos 53 éves betegnél eljut arra a szintre, hogy teljesen elveszíti a hatékonyságát.
Mindez nem jelenti azt, hogy 53 éves korában mindenkinek abba kellene hagynia a betegségmódosító terápiát. Ha valakinek sok relapszusa és számottevő kontraszthalmozó léziója van, ő jó eséllyel nyer a gyógyszerhasználattal. A fentieket úgy kell értelmezni, hogy ha minden 53 év feletti beteg kapna valamilyen SM gyógyszert, akkor a páciensek fele feleslegesen lenne kitéve a kezelés mellékhatásainak, miközben csak minimális mértékben vagy egyáltalán nem profitálna a gyógyszer szedéséből.
Amellett, hogy az agresszív SM gyógyszerek az idősebbeken nem segítenek, a mellékhatások mellett akadályozhatják a normális regenerációs mechanizmusokat, ezért kifejezetten árthatnak is a betegeknek. Mindezek fényében minden 53 év feletti beteg esetében egyedileg tanácsos átgondolni, hogy érdemes-e részt vennie bármilyen kezelésben.
A kutatás másik érdekes eredménye, hogy a modern, hatékonyabb gyógyszerek csak az átlagbeteg 40,5 éves koráig hatékonyabbak az olyan régi motorosoknál mint az interferon-béta vagy a glatiramer-acetát. Az új készítmények súlyosabb mellékhatásai miatt 40,5 éves kor felett megfontolandó lehet a gyógyszerváltás egy enyhébb terápiára.
A fentiekből az következik, hogy a hatékony gyógyszeres kezelés akár néhány évvel történő elhalasztása is olyan összesített értelemben vett hatékonyságcsökkenéssel jár, ami csak nehezen vagy egyáltalán nem behozható a később alkalmazott, erősebb gyógyszerekkel. Mindez nem jelenti azt sem, hogy minden fiatalnak a lehető legerősebb gyógyszert kellene szednie: van, akinek olyan jóindulatú a betegsége, hogy a várható élettartama alatt amúgy sem kerülne súlyosabb rokkantsági állapotba.
Az új eredmények alapján különösen az idősebb betegeknek érdemes lehet átbeszélniük kezelőorvosukkal az alkalmazott gyógyszeres terápiájukat.
Bővebben:
Meta-analysis of the Age-Dependent Efficacy of Multiple Sclerosis Treatments


 A kutatás eredménye szerint 650 mg aszpirin megnövelte a kifáradásig eltelt időt, és 56%-kal csökkentette a sportolás után mért testhőmérsékletet. Bár az eredmények nem érték el a statisztikai
A kutatás eredménye szerint 650 mg aszpirin megnövelte a kifáradásig eltelt időt, és 56%-kal csökkentette a sportolás után mért testhőmérsékletet. Bár az eredmények nem érték el a statisztikai 



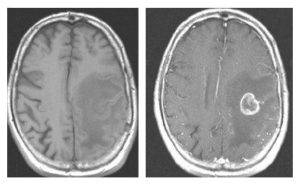
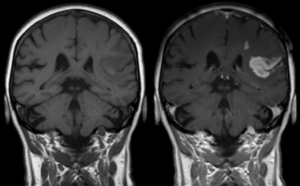
 Bár a legmodernebb MRI gépek Magyarországon még nem állnak az orvosok rendelkezésére, a legtöbb esetben az itthon elérhető készülékek is elegendőek a diagnózis felállításához és az SM követéséhez.
Bár a legmodernebb MRI gépek Magyarországon még nem állnak az orvosok rendelkezésére, a legtöbb esetben az itthon elérhető készülékek is elegendőek a diagnózis felállításához és az SM követéséhez.